La vessie hyperactive (VH) est une affection courante et souvent invalidante caractérisée par des symptômes tels que l’urgence urinaire, la fréquence et l’incontinence par impériosité. Elle affecte considérablement la qualité de vie de millions de personnes dans le monde entier, en particulier les femmes et les personnes âgées. Bien que les traitements de première intention incluent généralement des thérapies comportementales et des médicaments anticholinergiques ou agonistes beta-3, de nombreux patients n’obtiennent pas un soulagement suffisant ou éprouvent des effets secondaires intolérables. Ces dernières années, la toxine botulique de type A (plus communément connue sous le nom de Botox) est apparue comme une thérapie prometteuse de deuxième ligne pour le traitement de la VH réfractaire. En modulant la signalisation neuromusculaire de la vessie, le Botox offre une approche novatrice et efficace pour le contrôle des symptômes.
Cet article explore l’utilisation du Botox dans le traitement de la vessie hyperactive, en examinant son mécanisme d’action, son efficacité clinique, son profil de sécurité et son rôle dans la pratique urologique actuelle.
Qu’est-ce que le botox ?
Le Botox, ou toxine botulique de type A, est une protéine neurotoxique largement connue pour son usage cosmétique dans la réduction des rides. Cependant, il est également approuvé comme traitement médical pour la VH, en particulier dans les cas où d’autres traitements ont échoué.
Le Botox offre une option de traitement minimale invasive et efficace pour gérer les symptômes de la vessie hyperactive chez les patients n’ayant pas trouvé de soulagement avec des méthodes plus conventionnelles.
Mécanisme d’action du botox
Le Botox agit en modulant l’activité nerveuse dans la vessie, réduisant ainsi les contractions involontaires de la vessie qui causent des symptômes de la vessie hyperactive, tels que l’urgence, la fréquence et l’incontinence par impériosité.
Voici un aperçu de ses mécanismes :
Inhibition de la libération d’acétylcholine
- Le Botox bloque la libération d’acétylcholine, un neurotransmetteur responsable du déclenchement des contractions musculaires.
- Dans la vessie, l’acétylcholine est libérée par les nerfs parasympathiques et se lie aux récepteurs du muscle détrusor, provoquant sa contraction.
- En empêchant cette libération, le Botox réduit les contractions involontaires du muscle détrusor, ce qui améliore le stockage de la vessie et diminue les épisodes d’urgence.
Désensibilisation des terminaisons nerveuses sensorielles
- Le Botox agit également sur les nerfs afférents (sensoriels) dans la paroi de la vessie.
- Il réduit la libération d’autres neurotransmetteurs impliqués dans la sensation de la vessie, tels que la substance P et le peptide lié au gène de la calcitonine (CGRP).
- Cela aide à diminuer la sensation d’urgence et de douleur, rendant la vessie moins hyperactive.
Modulation des voies réflexes de la vessie
- Le Botox peut aider à modifier les signaux réflexes anormaux entre la vessie et la moelle épinière qui contribuent aux symptômes de la VH.
- Cela entraîne une amélioration du contrôle de la fonction de la vessie et une réduction des épisodes d’urgence et d’incontinence.
Effet temporaire
- L’action du Botox est réversible. Au fil du temps (généralement de 6 à 9 mois), de nouvelles terminaisons nerveuses se forment et l’activité musculaire reprend progressivement, ce qui peut nécessiter des injections répétées.
Résumé
Le Botox traite la vessie hyperactive en :
- Bloquant la libération d’acétylcholine → réduction des contractions musculaires involontaires
- Réduisant les neurotransmetteurs sensoriels → diminution de l’urgence et de l’inconfort
- Modifiant les voies réflexes → amélioration du contrôle de la vessie
Cette double action sur les voies motrices et sensorielles fait du Botox un traitement efficace de deuxième ligne pour les patients atteints de VH qui ne répondent pas aux médicaments.
Indications
Le Botox est approuvé et utilisé pour des indications spécifiques dans la gestion de la VH. Il est généralement considéré lorsque les autres traitements standard ont échoué ou ne sont pas bien tolérés.
Indications approuvées par la FDA :
- VH chez les adultes avec une réponse insuffisante aux médicaments anticholinergiques.
- Le Botox est indiqué pour les adultes présentant des symptômes de VH (urgence urinaire, fréquence, et incontinence par impériosité) qui ont :
- Pas obtenu un soulagement suffisant avec des médicaments oraux (par exemple, anticholinergiques, agonistes beta-3)
- Éprouvé des effets secondaires intolérables (par exemple, bouche sèche, constipation, confusion)
- Le Botox est indiqué pour les adultes présentant des symptômes de VH (urgence urinaire, fréquence, et incontinence par impériosité) qui ont :
- Hyperactivité du détrusor neurogène (NDO)
- Le Botox est également approuvé pour les patients souffrant d’incontinence urinaire due à une NDO résultant de conditions neurologiques telles que :
- Les lésions de la moelle épinière
- La sclérose en plaques (SEP)
Dans ces cas, le Botox aide à réduire les contractions involontaires de la vessie causées par un contrôle neural perturbé.
- Le Botox est également approuvé pour les patients souffrant d’incontinence urinaire due à une NDO résultant de conditions neurologiques telles que :
Utilisations hors AMM/Investigational (avec des preuves croissantes) :
Bien que non toujours approuvé par la FDA pour ces indications, le Botox est de plus en plus exploré pour :
- La cystite interstitielle/syndrome de la douleur vésicale
- L’hyperactivité du détrusor chez les enfants atteints de troubles neurologiques
- Les symptômes urinaires inférieurs masculins (LUTS) avec hyperactivité de la vessie
Quand envisager le Botox ?
- Les patients ont échoué ou ne peuvent pas tolérer les thérapies de première ligne (thérapie comportementale, médicaments oraux)
- Les patients sont prêts à recevoir des injections intravésicales
- Les patients peuvent effectuer une cathétérisation intermittente propre (CIC) si une rétention urinaire survient après le traitement
Contre-indications
Bien que le Botox soit généralement sûr et efficace pour traiter l’hyperactivité vésicale, il n’est pas adapté à tout le monde. Certaines conditions médicales et situations rendent son utilisation contre-indiquée en raison du risque de complications.
Contre-indications absolues :
- Infection urinaire (IU) au moment de l’injection : Une IU active augmente le risque de complications telles qu’une aggravation de l’infection ou une septicémie après la procédure d’injection.
- Rétention urinaire ou incapacité à effectuer une auto-cathétérisme intermittent (ACI) : Le Botox peut provoquer une rétention urinaire temporaire. Les patients qui ne peuvent pas ou ne veulent pas effectuer l’ACI ne sont pas de bons candidats.
- Hypersensibilité connue à la toxine botulique ou à l’un de ses composants : Des réactions allergiques peuvent survenir, y compris une anaphylaxie, ce qui rend son utilisation dangereuse.
- Troubles neuromusculaires (dans certains cas) : Des affections comme la myasthénie grave, la sclérose latérale amyotrophique (SLA) ou le syndrome de Lambert-Eaton peuvent être aggravées par le Botox en raison de son effet sur la transmission nerveuse et musculaire.
Contre-indications relatives (à utiliser avec précaution) :
- Grossesse et allaitement : La sécurité n’a pas été établie, et l’utilisation est généralement évitée à moins que cela ne soit clairement nécessaire.
- Troubles de la coagulation ou utilisation d’anticoagulants : Risque accru de saignement pendant la procédure d’injection cystoscopique.
- Réactions indésirables antérieures à la toxine botulique : Y compris une faiblesse musculaire généralisée ou des difficultés respiratoires.
- Maladie neurologique grave ou progressive : Chez les patients déjà confrontés à une dysfonction vésicale liée à une affection neurologique progressive, une suppression supplémentaire pourrait compliquer la gestion.
Effets secondaires
Bien que le Botox soit généralement sûr et efficace pour traiter l’hyperactivité vésicale, comme tout traitement médical, il peut provoquer des effets secondaires. Ceux-ci peuvent aller de légers et temporaires à plus graves, bien que rares.
Effets secondaires courants (généralement légers à modérés) :
- Infection urinaire (IU) : L’effet secondaire le plus fréquemment rapporté. Il peut survenir en raison de l’instrumentation vésicale pendant l’injection ou de la rétention urinaire temporaire.
- Rétention urinaire : Incapacité à vider complètement la vessie, ce qui peut nécessiter l’ACI. Le risque augmente avec les doses plus élevées.
- Dysurie : Douleur ou inconfort pendant la miction.
- Hématurie : Sang dans les urines, généralement léger et autolimité après l’injection.
- Volume résiduel post-mictionnel (PVR) accru : La quantité d’urine restante dans la vessie après la miction peut augmenter, nécessitant parfois l’utilisation d’un cathéter.
Effets secondaires moins fréquents :
- Fatigue : Fatigue générale ou faiblesse.
- Faiblesse musculaire : Rare et plus probable chez les patients souffrant de troubles neuromusculaires sous-jacents.
- Urgence ou fréquence urinaire : Dans certains cas, les symptômes de l’hyperactivité vésicale peuvent persister ou se détériorer brièvement avant de s’améliorer.
Effets secondaires rares mais graves :
- Effets généralisés de la toxine botulique (propagation systémique) : Bien que très rare, le Botox peut se propager au-delà de la vessie et affecter d’autres muscles, provoquant : des difficultés à avaler, des problèmes respiratoires, une faiblesse musculaire dans d’autres zones.
- Réactions allergiques : Y compris des éruptions cutanées, des démangeaisons ou des réactions plus graves comme l’anaphylaxie.
Remarques importantes :
- La plupart des effets secondaires sont temporaires et se résolvent dans les quelques jours à quelques semaines suivant l’injection.
- Les patients doivent être surveillés pour une rétention urinaire, surtout dans les 2 premières semaines après l’injection.
- Les évaluations de suivi sont importantes pour gérer toute complication précocement.
Comment administrer ?
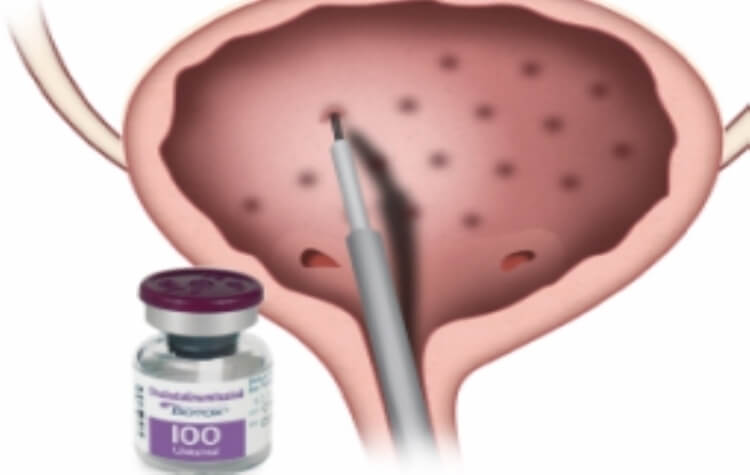
Le Botox est administré par injection intravésicale – directement dans la paroi de la vessie – à l’aide d’une procédure cystoscopique. Cette procédure est généralement effectuée par un urologue dans un cadre ambulatoire ou en cabinet.
Procédure étape par étape :
Préparation avant la procédure :
• Évaluation du patient :
- Confirmer l’indication (OAB réfractaire ou hyperactivité du détrusor neurogène).
- Exclure une IU active (à traiter avant de poursuivre).
- S’assurer que le patient comprend la possibilité de rétention urinaire et qu’il peut avoir besoin de s’auto-cathétériser.
• Obtenir le consentement éclairé.
• Des antibiotiques prophylactiques peuvent être administrés (selon les directives).
Préparation du Botox :
La dose standard est :
- 100 unités pour l’OAB idiopathique.
- 200 unités pour l’hyperactivité du détrusor neurogène.
• Le Botox est reconstitué avec une solution saline stérile non conservée (généralement 10 mL pour 100 unités).
Procédure :
- La vessie est remplie d’eau stérile ou de solution saline pour une meilleure visualisation.
- Un cystoscope flexible ou rigide est inséré par l’urètre.
- Une aiguille est passée à travers le cystoscope dans la paroi de la vessie.
Lieux d’injection.
- Typiquement 20 injections de 0,5 mL chacune, réparties sur le muscle du détrusor (en excluant le trigone pour éviter le reflux vésicouretéral).
- Le volume total injecté est généralement de 10 mL.
Soins post-procédure :
- Le patient est brièvement surveillé, puis autorisé à rentrer chez lui.
- Les symptômes de l’IU et la rétention urinaire doivent être surveillés pendant les jours suivants.
- Une vérification du PVR peut être effectuée 1 à 2 semaines après la procédure.
Si le PVR est élevé, un cathétérisme intermittent peut être nécessaire.
Début et durée de l’effet :
- L’amélioration commence : Dans les 5 à 7 jours.
- Effet maximal : Environ 2 à 6 semaines.
- Durée : Dure généralement de 6 à 9 mois.
- Retraitement : Habituellement après 12 semaines, si les symptômes réapparaissent.
Considérations importantes :
- Les patients doivent être disposés et capables de réaliser un auto-cathétérisme si nécessaire.
- Les traitements répétés sont sûrs et courants mais ne doivent pas être administrés plus fréquemment que toutes les 12 semaines.
- Le Botox n’est pas une guérison – il contrôle les symptômes mais nécessite un entretien périodique.
Suivi post-opératoire
Après les injections de Botox pour l’hyperactivité vésicale, les soins de suivi sont importants pour surveiller les complications et évaluer l’efficacité du traitement :
Premier suivi (1 à 2 semaines après l’injection) :
- Évaluer la rétention urinaire (volume résiduel post-mictionnel).
- Surveiller les signes d’IU ou d’inconfort.
- Évaluer l’amélioration des symptômes (urgence, fréquence, incontinence).
Deuxième suivi (4 à 6 semaines après l’injection) :
- Réévaluer le contrôle des symptômes et la réponse au traitement.
- Confirmer que les effets souhaités se sont produits (réduction de l’urgence, moins de mictions fréquentes).
- Discuter des injections répétées si nécessaire (généralement après 6 à 9 mois).
Suivi à long terme (tous les 6 à 9 mois) :
- Suivre le retour des symptômes.
Planifier des injections répétées si l’effet du Botox diminue.
Les suivis réguliers aident à assurer une gestion efficace des symptômes de l’hyperactivité vésicale et à détecter tôt les complications potentielles.
Combien de temps durent les effets du Botox ?
Les effets de la toxine botulique de type A dans le traitement de l’hyperactivité vésicale sont temporaires mais durables pour de nombreux patients.
Durée typique de l’effet :
- Début de l’action : Dans les 4 à 7 jours après l’injection.
- Efficacité maximale : Environ 2 à 6 semaines après l’injection.
- Durée du soulagement des symptômes : Dure généralement de 6 à 9 mois, certains patients peuvent observer des effets jusqu’à 10 mois, tandis que d’autres peuvent nécessiter une nouvelle injection plus tôt (après environ 4 à 5 mois).
Note
Les réponses individuelles peuvent varier en fonction de facteurs tels que :
La gravité de l’OAB.
Les affections neurologiques sous-jacentes.
La capacité de la vessie et la fonction musculaire.
La dose administrée (100 contre 200 unités).
Le Botox doit-il être répété ?
Oui, le traitement à la toxine botulique de type A pour l’OAB doit être répété, car ses effets sont temporaires.
Pourquoi des traitements répétés sont-ils nécessaires ?
- Les effets thérapeutiques du Botox disparaissent avec le temps à mesure que les terminaisons nerveuses se régénèrent et que l’activité du muscle vésical revient progressivement.
Les symptômes tels que l’urgence, la fréquence et l’incontinence urinaire peuvent réapparaître, signalant la nécessité d’une injection répétée.
Intervalle recommandé entre les injections :
- Intervalle minimum : 12 semaines (3 mois).
Durée typique de l’effet : 6 à 9 mois pour la plupart des patients.
Fréquence habituelle des injections : 1 à 2 fois par an, selon la réponse.
Le Botox pour l’OAB est-il inefficace ?
Si le traitement au Botox ne soulage pas les symptômes de l’OAB – en raison de l’inefficacité, des effets secondaires ou de la diminution de l’efficacité – il existe plusieurs options de traitement alternatives à envisager, en fonction des antécédents médicaux du patient, de la gravité des symptômes et de ses préférences.
Les meilleures alternatives au Botox :
- Neuromodulation sacrée (SNM)
- Stimulation nerveuse tibiale percutanée (PTNS)
- Thérapie médicamenteuse combinée
- Chirurgie d’augmentation de la vessie (Cystoplastie d’augmentation)
Résumé
Le Botox est un traitement approuvé par la FDA pour l’OAB chez les adultes qui ne répondent pas aux thérapies conventionnelles ou qui ne peuvent pas les tolérer. Il agit en injectant la toxine directement dans le muscle vésical, où elle bloque les signaux nerveux qui provoquent des contractions involontaires, réduisant ainsi des symptômes tels que l’urgence urinaire, la fréquence et l’incontinence. Les effets durent généralement de 6 à 9 mois, après quoi des injections répétées peuvent être nécessaires. Bien que le Botox soit généralement sûr, il peut entraîner des effets secondaires tels que la rétention urinaire, les infections urinaires et la dysurie. Il est généralement recommandé pour les patients qui ont échoué à d’autres traitements, offrant une alternative peu invasive à la chirurgie.
Prof. Dr. Emin ÖZBEK
Urologue
Istanbul- TURQUIE


Leave a Reply